Vue d’ensemble des programmes canadiens d’immunisation en milieu scolaire
Kodzo Awoenam Adedzi, Ève Dubé
Kodzo Awoenam Adedzi, Institut national de santé publique du Québec, Québec (Québec)
Ève Dubé, Institut national de santé publique du Québec, Québec (Québec)
Des programmes d’immunisation en milieu scolaire sont mis en œuvre dans l’ensemble des provinces et des territoires du Canada. Ils représentent un moyen efficace et équitable de joindre et de vacciner les enfants et les adolescents et peuvent réduire la prévalence de nombreuses maladies infectieuses. Dans cette article du CANVax en Bref, nous présentons une vue d’ensemble des programmes d’immunisation en milieu scolaire au Canada, des avantages et des limites de la vaccination à l’école et des moyens d’optimiser de tels programmes.
Au Canada, bien que les programmes d’immunisation réussissent à réduire la prévalence des maladies évitables par la vaccination, des éclosions surviennent encore à l’occasion dans des communautés non vaccinées et regroupées géographiquement. En 1989 par exemple, il y a eu d’importantes éclosions de rougeole dans différentes provinces canadiennes (1–4). L’origine des programmes d’immunisation en milieu scolaire remonte à la mise en œuvre des premiers programmes d’immunisation communautaires1, les éclosions de rougeole ayant été les catalyseurs de la mise en œuvre de programmes de vaccination dans les écoles (4). À l’heure actuelle, l’ensemble des provinces et des territoires offrent des vaccins à l’école primaire et secondaire. Dans ce numéro du CANVax en Bref, nous présentons une vue d’ensemble des programmes canadiens d’immunisation en milieu scolaire : leurs avantages, leurs limites particulières et les moyens de les optimiser.
1 Pour une histoire complète de la vaccination au Canada, consulter le site Web de l’Association canadienne de santé publique (https://www.cpha.ca/fr/chronologie-de-limmunisation).
Les programmes d’immunisation en milieu scolaire au Canada
Les programmes d’immunisation en milieu scolaire au Canada peuvent être définis comme étant l’administration des vaccins de routine dans les écoles – ce qui exclut les vaccins administrés durant les campagnes locales ou de masse (5). Comme ce sont des services de santé, les programmes de vaccination sont de compétence provinciale-territoriale (P/T).
Des informations sur les immunisations offertes en milieu scolaire sont accessibles sur les sites Web des gouvernements P/T, ainsi que sous la forme d’un calendrier vaccinal complet présenté par l’Agence de la santé publique du Canada2, révisé sur une base trimestrielle par la Coalition canadienne des infirmières et infirmiers pour l’immunisation (CCIII) (tableau 1). Les programmes d’immunisation à l’école peuvent être différents d’une province et d’un territoire à l’autre (5). À l’heure actuelle, trois provinces (l’Ontario, le Nouveau-Brunswick et le Manitoba) ont renforcé leurs politiques d’immunisation en milieu scolaire dans des lois qui s’appliquent strictement aux enfants d’âge scolaire. L’Ontario et le Nouveau-Brunswick exigent une preuve de vaccination contre plusieurs maladies3 avant l’entrée à l’école, mais le Manitoba n’exige qu’une preuve de vaccination contre la rougeole (5). Les lois des trois provinces comportent une clause qui permet aux parents d’exempter leurs enfants de la vaccination pour des raisons médicales ou religieuses/philosophiques. En cas d’éclosion toutefois, les enfants non vaccinés peuvent se voir refuser l’accès à l’école.
2 Depuis sa première édition en 1979, le Guide canadien d’immunisation présente un résumé des recommandations du Comité consultatif national de l’immunisation (CCNI).
3 Des preuves d’immunisation contre la diphtérie, le tétanos, la polio, la coqueluche, la rougeole, les oreillons, la rubéole, les maladies à méningocoques (méningite) et la varicelle (en Ontario seulement – pour les enfants nés en 2010 et après) sont exigées en Ontario et au Nouveau-Brunswick.
Tableau 1. Programmes d’immunisation en milieu scolaire au Canada
| Province ou territoire | Nom du programme | Couverture vaccinale | Lien |
|---|---|---|---|
| Alberta | Alberta Health Services - Immunization |
|
https://immunizealberta.ca/i-want-immunize/when-immunize |
| Colombie-Britannique |
B.C. Immunization Schedules |
|
https://www.healthlinkbc.ca/tools-videos/bc-immunization-schedules#school |
| Manitoba | Santé, Aînés et Vie active |
|
https://www.gov.mb.ca/health/publichealth/cdc/div/schedules.fr.html |
| Nouveau-Brunswick | Bureau du médecin-hygiéniste en chef (Santé publique) : Guide du programme d’immunisation |
|
https://www2.gnb.ca/content/gnb/fr/ministeres/bmhc/professionnels_sante/maladie/GuideDuProgrammeDImmunisationDuNB.html |
| Terre-Neuve-et-Labrador | Health and Community Services |
|
https://www.health.gov.nl.ca/health/publichealth/cdc/immunizations_french.html |
| Territoires du Nord-Ouest | Immunisation et vaccins |
|
https://www.hss.gov.nt.ca/fr/services/immunisation-et-vaccins |
| Nouvelle-Écosse | Routine Immunization Schedules for Children, Youth and Adults |
|
https://novascotia.ca/dhw/cdpc/immunization.asp |
| Nunavut | Immunisation des enfants – Vaccins pour les enfants |
|
https://www.gov.nu.ca/fr/health/information/immunisation |
| Ontario | La vaccination des enfants qui vont à l’école |
|
https://www.ontario.ca/fr/page/la-vaccination-des-enfants-qui-vont-lecole |
| Île-du-Prince-Édouard | Immunization Program |
|
https://www.princeedwardisland.ca/fr/information/sante-et-mieux-etre/childhood-immunizations |
| Québec | Calendrier de vaccination des enfants d’âge scolaire |
|
https://www.quebec.ca/sante/conseils-et-prevention/vaccination/programme-quebecois-d-immunisation/#c24030 |
| Saskatchewan | Services de vaccination |
|
|
| Yukon | Yukon Vaccination |
|
https://yukonimmunization.ca/fr/diseases-vaccines/grade-6-9-school-based-immunization |
- N.B. :
VPH : vaccin contre le virus du papillome humain
Men-C-C : vaccin conjugué contre le méningocoque (souche C)
Men-C-ACYW-135 : vaccin conjugué contre le méningocoque (souches A, C, Y, W135)
dcaT : anatoxines tétanique et diphtérique (dose réduite) et vaccin acellulaire contre la coqueluche (dose réduite)
Évaluation de l’efficacité des programmes d’immunisation en milieu scolaire
Selon une revue systématique, les programmes d’immunisation en milieu scolaire sont une stratégie efficace et économique pour améliorer les taux de vaccination (6). Avec les programmes en milieu scolaire, les taux de vaccination sont plus élevés pour les enfants d’âge scolaire que les stratégies comportant des visites à domicile et les stratégies communautaires combinées, qui sont dans les deux cas plus chères et moins efficaces.
Le tableau 2 présente les taux de vaccination contre le VPH et le méningocoque obtenus par les programmes canadiens d’immunisation en milieu scolaire. Les taux de couverture présentés dans le tableau sont inférieurs aux objectifs de santé publique de bon nombre de provinces et de territoires, qui sont de vacciner 90 % des groupes cibles (7). Les écarts inter- et intraprovinciaux ou territoriaux sont considérables.
Tableau 2. Programmes d’immunisation en milieu scolaire au Canada : taux de prise de toute la série vaccinale contre le VPH et taux de couverture vaccinale contre le méningocoque dans les provinces et territoires canadiens
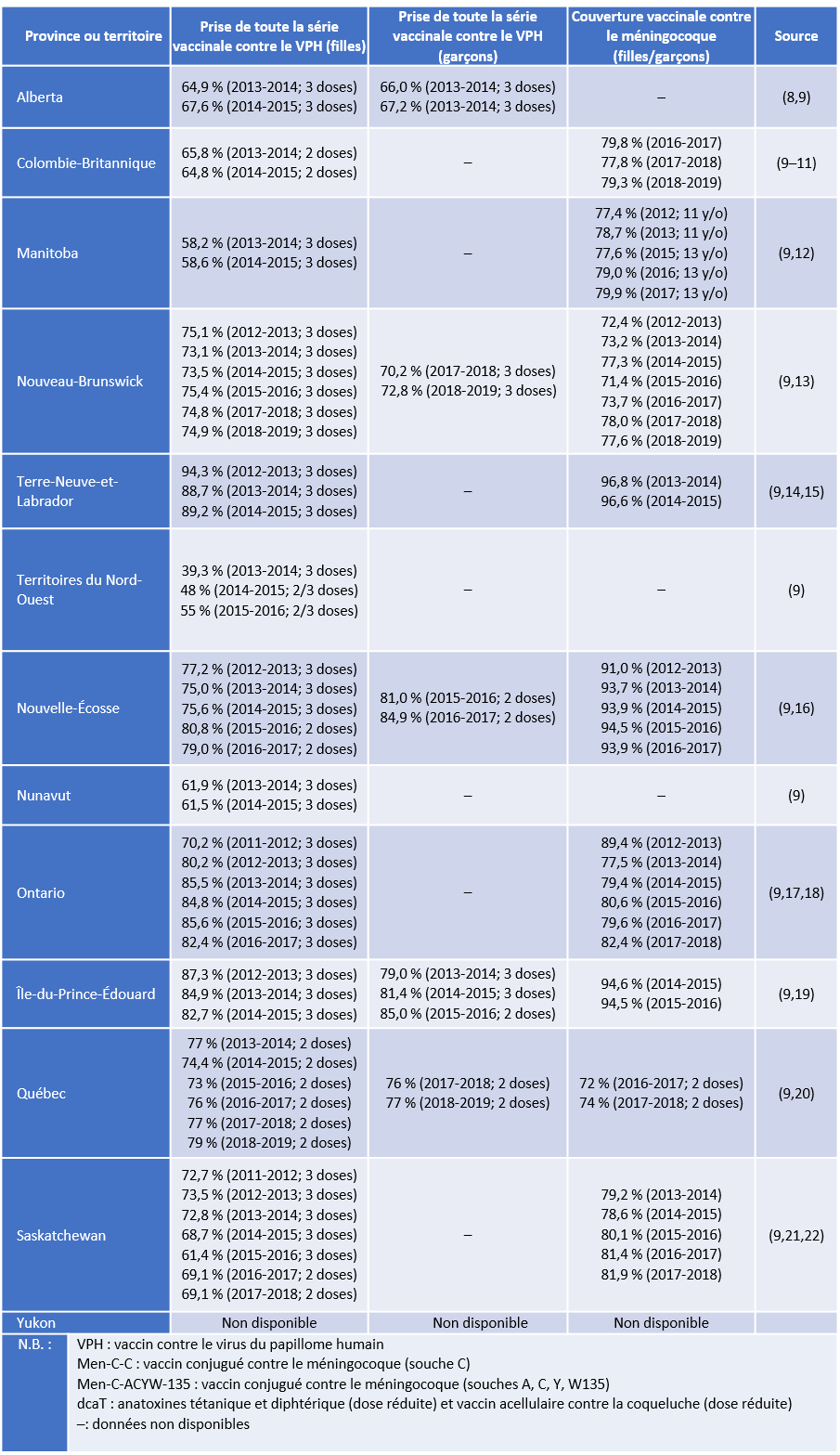
Même avec ces taux de vaccination sous-optimaux, dans le cas de la vaccination contre le VPH, des études ont montré que les programmes d’immunisation en milieu scolaire obtiennent des taux de vaccination plus élevés dans certains pays, soit le Canada, l’Espagne, l’Écosse et l’Australie (23,24). Il est clair que les programmes d’immunisation en milieu scolaire couvrent mieux les enfants d’âge scolaire que les programmes d’immunisation communautaires. De plus, la vaccination en milieu scolaire contribue à réduire les inégalités socioéconomiques dans la distribution des vaccins (24). Comme la très grande majorité des enfants de moins de 14 ans fréquentent l’école au Canada, le fait d’offrir l’immunisation dans les écoles est susceptible de réduire les inégalités d’accès aux services de santé fondées sur des facteurs socioéconomiques (25).
Principaux problèmes des programmes d’immunisation en milieu scolaire
Selon Perman et collègues, huit facteurs peuvent entraver les programmes d’immunisation en milieu scolaire (26) :
- Les politiques nationales et régionales.
- La gestion et l’orientation des programmes.
- Les modèles organisationnels et les relations institutionnelles.
- Les installations et les systèmes requis pour faire fonctionner les programmes, comme la saisie de données, la distribution et les systèmes d’approvisionnement en vaccins.
- La main-d’œuvre (souvent mentionnée dans les études de différents pays), aux prises avec des problèmes récurrents comme la capacité, la charge de travail, l’éventail des compétences, les années d’expérience et les rôles du personnel.
- Le financement, la facturation, le remboursement et la durabilité des programmes.
- Peu importe le pays ou le type de vaccin, la communication aux parents de l’objectif de la vaccination et l’obtention du consentement parental figurent au haut de la liste des principaux facteurs de bon fonctionnement des programmes.
- L’organisation et les résultats cliniques. Cela comprend la logistique et la configuration matérielle des cliniques pour faciliter la circulation des élèves. La plupart des études qui s’intéressent à ces facteurs sont des articles américains sur la grippe pandémique et saisonnière.
Un autre problème des programmes d’immunisation en milieu scolaire est l’attitude des parents ou des élèves eux-mêmes. MacDougall et collègues ont interviewé 55 parents ontariens ayant déjà fait vacciner au moins un enfant contre la grippe, ou ne l’ayant jamais fait, entre octobre 2012 et février 2013 (27). Bien que la majorité des participants aient trouvé les programmes utiles pour les enfants d’âge scolaire, la plupart des parents jugeaient que pour qu’un programme soit acceptable, il devait être bien conçu, avec un contrôle parental suffisant et des communications transparentes entre les principales parties en cause. Le principal obstacle des programmes d’immunisation en milieu scolaire cité par les parents, le personnel infirmier, le personnel enseignant et les cadres interviewés lors d’une évaluation des programmes de vaccination contre le VPH en milieu scolaire était l’effet nuisible de la désinformation sur Internet et dans les réseaux sociaux, qui fait naître des doutes sur la vaccination (27).
La difficulté d’obtenir le consentement est un autre problème de la vaccination en milieu scolaire. Les professionnels de santé ne s’entendent pas toujours sur le meilleur moyen de gérer le processus de consentement dans un contexte où les élèves de 14 ans peuvent donner leur consentement dans certaines administrations, mais pas dans d’autres (28). Une évaluation plus rigoureuse des interventions pourrait améliorer le processus dans les programmes d’immunisation en milieu scolaire. Pour combler cette lacune, il est recommandé d’élaborer des programmes de formation et d’enseignement en vaccinologie à l’intention des étudiants de médecine et d’autres domaines de la santé, d’apprendre les vaccins à l’école et d’utiliser l’entretien motivationnel en intervention éducative auprès des parents dont les enfants fréquentent l’école (29).
Au Canada, pour reprendre l’exemple du VPH, les manifestations postvaccinales indésirables (MAPI) associées au vaccin anti-VPH sont généralement communiquées sur papier, avec le formulaire de consentement éclairé remis aux parents, aux tuteurs légaux et aux élèves. Cependant, les informations sur la nature et les probabilités de MAPI communiquées dans ces documents médico-légaux diffèrent d’une province et d’un territoire à l’autre (30). Si les risques ne sont pas présentés complètement et uniformément partout au Canada, il existe un risque de transmettre des informations inexactes, incomplètes et incompatibles, ce qui peut nuire au processus de consentement (30). Braunack-Mayer et collègues ont défini les problèmes éthiques associés au processus et les ont divisés en trois catégories (31). La première catégorie est le consentement éclairé, qui concerne la manière dont les informations sont communiquées aux élèves, leur capacité de prendre des décisions et le caractère volontaire des décisions, surtout qu’il y a des limites aux accommodements qui peuvent être offerts pour obtenir un consentement éclairé. La deuxième catégorie est l’importance de la vie privée et de la confidentialité; les effets néfastes de la peur et de l’anxiété constituent la troisième catégorie. Selon les auteurs de l’étude, certains de ces problèmes peuvent être surmontés en adoptant les mêmes stratégies que pour administrer des vaccins dans un cadre privé (31), par exemple, l’utilisation d’interventions fondées sur des données probantes pour réduire la peur et l’anxiété durant l’immunisation (32).
Interventions possibles pour améliorer l’acceptation des vaccins et les taux de vaccination dans les programmes d’immunisation en milieu scolaire
On sait que le fait d’offrir la vaccination en milieu scolaire est une stratégie efficace pour faire augmenter les taux de vaccination (6), mais d’autres interventions peuvent aussi être appliquées dans les écoles pour améliorer l’acceptation des vaccins et les taux de vaccination. Un système de rappels est très efficace lorsqu’il est utilisé pour les immunisations en milieu scolaire (6). D’autres interventions prometteuses sont actuellement à l’essai dans des programmes canadiens en milieu scolaire. Par exemple, Tozzi et collègues ont souligné l’efficacité d’outils technologiques pour améliorer les programmes d’immunisation (33). La plateforme Kids Boost Immunity (KBI) (34) est un exemple d’intervention technologique utilisée au Canada. Sur le site Web de KBI, les élèves et les enseignants trouvent des informations exactes, actuelles et bien documentées sur l’immunisation, ainsi que des jeux-questionnaires en ligne pour améliorer leurs connaissances de la vaccination. Les jeux-questionnaires permettent aux élèves d’apprendre les vaccins en s’amusant et en faisant une bonne action (d’après le nombre de bonnes réponses, des vaccins sont donnés à des pays en développement en collaboration avec l’UNICEF). En informant les enfants et en les sensibilisant aux vaccins, il est possible d’améliorer leur motivation à se faire vacciner dès maintenant, et plus tard s’ils deviennent parents à leur tour. L’impact de KBI sur l’acceptabilité vaccinale n’a pas encore été évalué, mais des stratégies éducatives comme la promotion de l’exercice physique et de la protection de l’environnement se sont avérées efficaces pour changer les comportements (35,36).
Une deuxième intervention possible est axée sur la douleur et la peur des aiguilles durant la vaccination. De nombreux enfants ont peur des aiguilles et de la douleur, ce qui peut les amener à refuser de se faire vacciner à l’école (37). Toutefois, les interventions fondées sur des données probantes pour réduire la douleur et l’anxiété durant l’immunisation ne sont pas appliquées à grande échelle dans les programmes en milieu scolaire (38). Une stratégie multidimensionnelle d’application des connaissances, le système CARDMC (Confort, Aide, Relaxation, Distraction), a été mise au point par Taddio et collègues pour combler cette lacune (38). Intégrée dans des programmes d’immunisation en milieu scolaire, elle est axée sur les préparatifs la veille de la vaccination (p. ex. planification des espaces cliniques, sensibilisation des élèves et du personnel de l’école) et les activités à mener le jour même (p. ex. l’application d’interventions CARDMC pour réduire la douleur, la peur et les syncopes). La stratégie comporte aussi des outils à l’intention des élèves, du personnel infirmier de l’école et des parents (39). Selon les résultats préliminaires d’un essai clinique contrôlé, le système CARDMC a eu un effet positif sur les attitudes et les connaissances des élèves, les stratégies d’adaptation utilisées et les symptômes éprouvés durant les vaccinations en milieu scolaire (38).
Conclusion
Les programmes d’immunisation en milieu scolaire constituent un moyen très efficace et équitable de joindre et de vacciner les enfants et les adolescents. Il existe de fortes indications que l’administration des vaccins dans les écoles permet d’obtenir des taux de vaccination supérieurs à ceux des stratégies menées dans les établissements de santé (6). Les provinces et territoires du Canada offrent tous la vaccination de routine dans les écoles, mais les taux de vaccination demeurent sous-optimaux à certains endroits, surtout en ce qui concerne le vaccin anti-VPH. Des systèmes de rappels, des interventions éducatives comme KBI et des interventions pour réduire la douleur et l’anxiété durant la vaccination comme le système CARDMC pourraient être mis en œuvre à grande échelle dans les écoles pour renforcer l’acceptation des vaccins et les taux de vaccination.
Références
1. Naus M, Puddicombe D, Murti M, Fung C, Stam R, Loadman S, et al. Éclosion de rougeole au sein d’une population non vaccinée, 2014. Can Commun Dis Rep Relevé Mal Transm Au Can 2015 Jul 2;41(7):169–74.
2. BC Centre for Disease Control. Measles outbreak - Fraser Health Region [Internet]; 2014 [cité le 25 octobre 2019]. Disponible : http://www.bccdc.ca/about/news-stories/news-releases/2014/measles-outbreak-fraser-health-region
3. Sherrard L, Hiebert J, Squires S. La surveillance de la rougeole au Canada : tendances 2014. Can Commun Dis Rep Relevé Mal Transm Au Can 2015;41(7):157–68.
4. Monnais L. Vaccinations : le mythe du refus [Internet]. Presses de l’Université de Montréal; 2019. Disponible : https://www.pum.umontreal.ca/catalogue/vaccinations
5. Gouvernement du Canada. Programmes de vaccination systématique et de rattrapage des provinces et des territoires pour les nourrissons et les enfants au Canada [Internet]; 2019 [cité le 29 octobre 2019]. Disponible : https://www.canada.ca/fr/sante-publique/services/renseignements-immunisation-provinces-et-territoires/programmes-vaccination-systematique-provinces-territoires-nourrissons-enfants.html
6. Jacob V, Chattopadhyay SK, Hopkins DP, Murphy Morgan J, Pitan AA, Clymer JM, et al. Increasing coverage of appropriate vaccinations: a community guide systematic economic review. Am J Prev Med 2016 Jun;50(6):797–808.
7. Gouvernement du Canada. Objectifs nationaux de couverture vaccinale et cibles nationales de réduction des maladies évitables par la vaccination d’ici 2025 [Internet]; 2019 [cité le 17 avril 2020]. Disponible : https://www.canada.ca/fr/sante-publique/services/priorites-immunization-et-vaccins/strategie-nationale-immunisation/vaccination-objectifs-nationaux-couverture-vaccinale-cibles-nationales-reduction-maladies-evitables-2025.html
8. Gouvernement de l'Alberta. Alberta Health Services. Alberta Health Services annual report 2017-18 [Internet]; 2018. Disponible : https://www.albertahealthservices.ca/assets/about/publications/2017-18-annual-report-web-version.pdf
9. Shapiro GK, Guichon J, Kelaher M. Canadian school-based HPV vaccine programs and policy considerations. Vaccine 2017 Oct 9;35(42):5700–7.
10. BC Centre for Disease Control. Immunization uptake in grade 6 students (2019) [Internet]. Vancouver, BC; 2019. Disponible : http://www.bccdc.ca/resource-gallery/Documents/Statistics%20and%20Research/Statistics%20and%20Reports/Immunization/Coverage/Grade%206%20Coverage%20Results.pdf
11. BC Centre for Disease Control. Immunization uptake in grade 9 students (2019) [Internet]. Vancouver, BC; 2019. Disponible : http://www.bccdc.ca/resource-gallery/Documents/Statistics%20and%20Research/Statistics%20and%20Reports/Immunization/Coverage/Grade%209%20Coverage%20Results.pdf
12. Gouvernement du Manitoba. Santé, Aînés et Vie active. Annual report of immunization surveillance. Public Health Information Management System (PHIMS) [Internet] [cité le 10 avril 2020]. Disponible : https://www.gov.mb.ca/health/publichealth/surveillance/immunization/index.html
13. Gouvernement du Nouveau-Brunswick. Lutte contre les maladies transmissibles : Rapports sur l’immunisation [Internet]. Bureau du médecin-hygiéniste en chef (Santé publique) [cité le 10 avril 2020]. Disponible : https://www2.gnb.ca/content/gnb/fr/ministeres/bmhc/professionnels_sante/maladie.html
14. Gouvernement de Terre-Neuve-et-Labrador. Communicable Disease Report. Quarterly Report [Internet]. 2015 Dec; 32(4). Disponible : https://www.health.gov.nl.ca/health/publichealth/cdc/pdf/CDR_Dec_2015_Vol_32.pdf
15. Gouvernement de Terre-Neuve-et-Labrador. Communicable Disease Report. Quarterly Report [Internet]. 2015 Mar; 32(1). Disponible : https://www.health.gov.nl.ca/health/publichealth/cdc/CDR_March_2015_Vol_32_No_1.pdf
16. Gouvernement de la Nouvelle-Écosse. Population health assessment and surveillance [Internet] [cité le 10 avril 2020]. Disponible : https://novascotia.ca/dhw/populationhealth/
17. Gouvernement de l'Ontario. Agence ontarienne de protection et de promotion de la santé (Santé publique Ontario). Immunization coverage report for school pupils: 2013–14, 2014–15 and 2015–16 school years [Internet]. Toronto, ON: Queen’s Printer for Ontario; 2017. Disponible : https://www.publichealthontario.ca/-/media/documents/immunization-coverage-2013-16.pdf?la=en
18. Gouvernement de l'Ontario. Agence ontarienne de protection et de promotion de la santé (Santé publique Ontario). Immunization coverage report for school pupils in Ontario: 2016–17 school year [Internet]. Toronto, ON: Queen’s Printer for Ontario; 2018. Disponible : https://www.publichealthontario.ca/-/media/documents/immunization-coverage-2016-17.pdf?la=en
19. Gouvernement de l'Île-du-Prince-Édouard. Prince Edward Island Provincial Immunization Committee Chief Public Health Office. Childhood immunization in PEI. Prince Edward Island childhood immunization program [Internet]. Île-du-Prince-Édouard; 2017. Disponible : https://www.princeedwardisland.ca/sites/default/files/publications/childhoodreportfinal.pdf
20. Gouvernement du Québec. Ministère de la Santé et des Services sociaux. Flash Vigie - Bulletin québécois de vigie, de surveillance et d’intervention en protection de la santé publique [Internet] [cité le 9 mars 2020]. Disponible : https://publications.msss.gouv.qc.ca/msss/document-000052/?&txt=Flash%20Vigie&msss_valpub&date=DESC
21. Gouvernement de la Saskatchewan. Population Health Branch, Saskatchewan Ministry of Health. Vaccine preventable disease monitoring report. Human papillomavirus, 2017 and 2018 [Internet]; 2019. Disponible : https://publications.saskatchewan.ca/api/v1/products/101145/formats/111773/download
22. Gouvernement de la Saskatchewan. Population Health Branch, Saskatchewan Ministry of Health. Vaccine preventable disease monitoring report. Meningococcal, 2017 and 2018 [Internet]; 2019. Disponible : https://publications.saskatchewan.ca/api/v1/products/101910/formats/112734/download
23. Bird Y, Obidiya O, Mahmood R, Nwankwo C, Moraros J. Human papillomavirus vaccination uptake in Canada: a systematic review and meta-analysis. Int J Prev Med 2017;8(71):1–9.
24. Hopkins TG, Wood N. Female human papillomavirus (HPV) vaccination: global uptake and the impact of attitudes. Vaccine 2013 Mar 25;31(13):1673–9.
25. Boyce T, Gudorf A, de Kat C, Muscat M, Butler R, Habersaat KB. Towards equity in immunisation. Euro Surveill Bull Eur Sur Mal Transm Eur Commun Dis Bull 2019 Jan;24(2):1800204.
26. Perman S, Turner S, Ramsay AI, Baim-Lance A, Utley M, Fulop NJ. School-based vaccination programmes: a systematic review of the evidence on organisation and delivery in high income countries. BMC Public Health 2017;17(1):252.
27. MacDougall D, Crowe L, Pereira JA, Kwong JC, Quach S, Wormsbecker AE, et al. Parental perceptions of school-based influenza immunisation in Ontario, Canada: a qualitative study. BMJ Open 2014;4(6):e005189.
28. Chantler T, Letley L, Paterson P, Yarwood J, Saliba V, Mounier-Jack S. Optimising informed consent in school-based adolescent vaccination programmes in England: a multiple methods analysis. Vaccine 2019 Aug 23;37(36):5218–24.
29. Dutilleul A, Morel J, Shilte C, Launay O, Autran B, Béhier J-M, et al. Comment améliorer l’acceptabilité vaccinale (évaluation, pharmacovigilance, communication, santé publique, obligation vaccinale, peurs et croyances). Thérapie 2019;74(1):119–29.
30. Steenbeek A, MacDonald N, Downie J, Appleton M, Baylis F. Ill-informed consent? A content analysis of physical risk disclosure in school-based HPV vaccine programs. Public Health Nurs 2012;29(1):71–9.
31. Braunack-Mayer A, Skinner SR, Collins J, Tooher R, Proeve C, O’Keefe M, et al. Ethical challenges in school-based immunization programs for adolescents: a qualitative study. Am J Public Health 2015;105(7):1399–403.
32. Schechter NL, Zempsky WT, Cohen LL, McGrath PJ, McMurtry CM, Bright NS. Pain reduction during pediatric immunizations: evidence-based review and recommendations. Pediatrics 2007 May 1;119(5):e1184.
33. Tozzi AE, Gesualdo F, D’Ambrosio A, Pandolfi E, Agricola E, Lopalco P. Can digital tools be used for improving immunization programs? Front Public Health 2016 Mar;4(36).
34. Public Health Association of BC. Free science, social studies and health lessons developed by teachers to inspire digital-age students in support of UNICEF Canada! [Internet]. Kids Boost Immunity; 2020 [cité le 17 avril 2020]. Disponible : https://kidsboostimmunity.com/
35. Laine J, Kuvaja-Köllner V, Pietilä E, Koivuneva M, Valtonen H, Kankaanpää E. Cost-effectiveness of population-level physical activity interventions: a systematic review. Am J Health Promot 2014 Nov 1;29(2):71–80.
36. Wysession M, Taber J, Budd DA, Campbell K, Conklin M, LaDue N, et al. Earth science literacy: the big ideas and supporting concepts of earth science [Internet]. National Science Foundation; 2010. Disponible : http://www.earthscienceliteracy.org/es_literacy_6may10_.pdf
37. McMurtry CM, Pillai Riddell R, Taddio A, Racine N, Asmundson GJG, Noel M, et al. Far from ‘just a poke’: common painful needle procedures and the development of needle fear. Clin J Pain 2015 Oct;31(10 Suppl):S3–11.
38. Freedman T, Taddio A, Alderman L, McDowall T, deVlaming-Kot C, McMurtry CM, et al. The CARDTM system for improving the vaccination experience at school: results of a small-scale implementation project on student symptoms. Paediatr Child Health 2019;24(Suppl 1):S42–53.
39. Taddio A. Effectiveness of CARD for improving school-based immunizations [Internet]; 2019 [cité le 17 avril 2020]. Disponible : https://clinicaltrials.gov/ct2/show/NCT03966391
